5 отделение
детского ортопедического института им.
ТУРНЕРА
обсудить
эту тему на форуме
док. мед. наук УМНОВ ВАЛЕРИЙ
ВЛАДИМИРОВИЧ.
...
канд.мед.наук А.В. Звозиль
(нейрохирург)
канд.мед.наук Д.В. Умнов (ортопед
)
канд.мед.наук В.А. Новиков
(ортопед)
канд.мед.наук Г.А. Икоева
(невролог, специалист по двигательной
реабилитации)
канд.психол. наук Г.В. Пятакова
(психолог)
канд.мед.наук О.В. Барлова
Н.В. Никитина
Клиника является
специализированным центром, в котором
больным данного профиля оказывается
многостороннее квалифицированное лечение
двигательных нарушений, сопровождающихся
ограничением движений (контрактурами),
подвывихами и вывихами в суставах, высоким
мышечным тонусом или отсутствием функции
мышц.
Заболевания, при которых оказывается
медицинская помощь:
- Детский церебральный паралич (
основной контингент – 95% больных )
- Двигательные расстройства после
тяжёлой черепно-мозговой и спинальной
травмы
- Двигательные нарушения после
сосудистых, инфекционных и других
заболеваний центральной нервной системы
- Спинно-мозговая грыжа
- Любые нейро-мышечные заболевания,
сопровождающиеся наличием вялого
паралича.
- Плоскостопие.
Оказываемые виды медицинской помощи:
- Консультация нейроортопеда,
нейрохирурга, невролога с уточнением
диагноза, формы и степени тяжести
заболевания, оценка двигательных
возможностей больного и формирование
плана двигательной реабилитации.
- Диагностика нейро-мышечных нарушений с
применением самой современной аппаратуры
( магнитно-резонансная томография,
компьютерная томография, ультразвуковая
диагностика, электронейромиография и
др.).
- Консервативное лечение спастического
паралича с применением снижающих тонус
мышц препаратов ДИСПОРТ и БОТОКС.
- Консервативное лечение спастического
паралича с применением уникального,
разработанного в отделении способа
снижения мышечного тонуса методом
радиочастотной деструкции.
- Нейрохирургическое лечение,
направленное на снижение мышечного
тонуса как всей конечности (верхней и
нижней), так и отдельных её сегментов.
- Ортопедо-хирургическое лечение
контрактур и деформаций любой степени
тяжести верхней и нижней конечностей.
- Сложные реконструкции тазобедренных
суставов при подвывихе и вывихе бедра.
- Снабжение больных специальными
аппаратами для обучения ходьбе.
- Обучение пациентов после
хирургического лечения навыкам
передвижения с помощью специалистов по
двигательной реабилитации, а также
уникального компьютеризированного
комплекса ЛОКОМАТ.
- Впервые разработана и широко
применяется лечебно-профилактическая
методика хирургического лечения
ПЛОСКОСТОПИЯ различной степени тяжести,
которая позволяет не только получить
хорошую форму стопы, но и сохранить
подвижность всех её суставов.
Просторное отделение располагается
в новом корпусе института, имеет
прекрасные бытовые условия для пациентов в
2-4 местных палатах со всеми удобствами.
Раннее обращение для консультации в
поликлинику института часто позволяет
родителям избежать неверных шагов и
предотвратить развитие непоправимых
последствий неправильно выбранного
лечения.
Комплексное квалифицированное
хирургическое лечение в сочетании с
последующей двигательной реабилитацией
часто являются вынужденной, но единственно
реальной возможностью значительно улучшить
двигательные навыки пациентов, несмотря на
естественные опасения больных и их
родителей. Накопленный отделением
уникальный для России столь значительный
опыт хирургического лечения ( особенно
таких наиболее сложных его разделов, как
нейрохирургическое лечение высокого
мышечного тонуса, реконструктивные
операции при подвывихе и вывихе в
тазобедренном суставе, исправление
плоскостопия различной степени тяжести)
позволяет дать надежду на освоение ходьбы
многим больным, до настоящего времени
считавшимся неперспективными.
Вы можете приехать для
консультаций, которые проводит
руководитель отделения доктор медицинских
наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ с 11.00.
до 14.00. в любой четверг в поликлинике
института. Запись на приём в регистратуре
поликлиники с 9.00. или по телефону
регистратуры 465-49-95. Телефон отделения
– 3185414.
Наиболее многочисленной группой пациентов
являются больные детским церебральным
параличом (ДЦП).
Основной причиной развития данного
заболевания является внутриутробное
поражение двигательных центров головного
мозга, соответственно ведущим проявлением
его являются двигательные нарушения
различной степени тяжести. Многие больные,
поступающие для лечения в клинике, не
могут передвигаться из-за наличия
выраженных контрактур, деформаций в
суставах и высокого тонуса мышц, хотя
потенциально способны к освоению
ходьбы (рис 1).
 Рис.1. Рис.1.
Важнейшим фактором, препятствующим
передвижению при ДЦП, является повышение
мышечного тонуса, а также нарушение
координации движений. Отмеченные симптомы
могут несколько уменьшаться на фоне
проводимого консервативного лечения
(медикаменты, применение препаратов
ботулотоксина, ЛФК и т.д.), однако это
возможно лишь в раннем возрасте ( обычно
до 5-6 лет) и часто в незначительной
степени. В дальнейшем у многих пациентов
на фоне сохраняющегося высоким тонуса мышц
наступает их необратимое перерождение и
укорочение, что приводит к ограничениям
амплитуды движений в суставах
(контрактура), искривлениям костей,
развитию подвывихов и вывихов. Поэтому при
спастическом параличе у больных с
контрактурами и деформациями в суставах
конечностей в возрасте обычно старше 4 лет
основным методом лечения, направленным на
улучшение двигательных возможностей,
является хирургический. Именно поэтому он
избран ведущим в деятельности клиники, и
на него ориентированы остальные
(консервативные) способы двигательной
реабилитации.
Нехирургические способы
снижения мышечного тонуса
Одним из современных методов
временного снижения мышечного тонуса в
настоящее время является введение в
наиболее спастичные и функционально
значимые мышцы препаратов ботулотоксина
БОТОКС и ДИСПОРТ в
рекомендуемых дозировках. Это позволяет
временно снизить тонус спастичных мышц с
помощью блокирования нервного импульса.
Проведение на этом фоне двигательной
реабилитации за время действия препарата (
в среднем 3-4 месяца) может дать хороший
эффект. Это позволяет у части пациентов
сформировать более правильный стереотип
походки, а также улучшить функцию верхних
конечностей, и этот результат может со
временем частично закрепиться после
прекращения действия препарата.
Однако у части
больных функциональный результат введения
препарата либо выражен минимально, либо
отсутствует. Продолжительность его также
значительно варьирует. Кроме того,
отмечается различное воздействие препарата
на отдельные мышечные группы, как по силе
воздействия, так и по его
продолжительности. У отдельных пациентов
отмечается ухудшение двигательных
возможностей, что может потребовать
длительной реабилитации. Однако основным
недостатком этого способа является
его применение с возраста лишь 2
лет, когда высокий тонус мышц уже привёл к
существенным необратимым их изменениям.
Кроме того, количество мышц-мишеней
ограничено предельно допустимой дозой
препарата, что снижает эффективность
лечения при множественных поражениях.
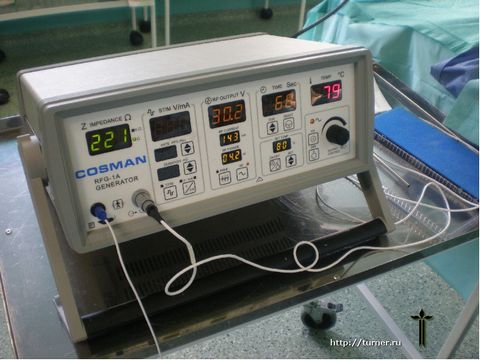
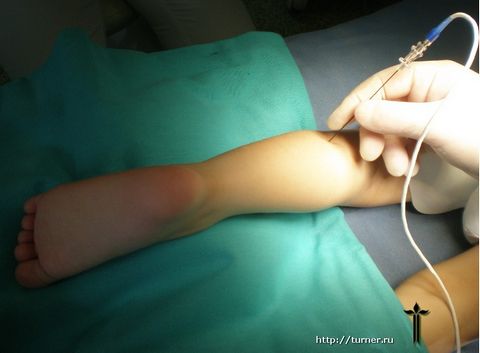
Эти недостатки
явились поводом для разработки нового
способа снижения мышечного тонуса,
предложенного в отделении и прошедшего
клиническую апробацию. Его сущность
заключается в воздействии на двигательные
точки мышц током специальной частоты, что
приводит к снижению их активности с
соответствующим снижением тонуса мышц.
Основными преимуществами данного метода
перед всеми остальными являются:
- Впервые появившаяся возможность
снижать мышечный тонус у больных в
возрасте до 2 лет, что может
предотвратить значительные необратимые
изменения в поражённых мышцах,
образование контрактур и деформаций, а
также улучшить двигательные
возможности пациентов.
- Возможность воздействовать на
неограниченное количество спастических
мышц (как верхних, так и нижних
конечностей) одновременно, что
приводит к более выраженному общему
противоспастическому эффекту.
- Количество повторных вмешательств, в
отличие от методики с применением
препаратов ботулотоксина, не
ограничено.
В случае, если консервативное лечение не
приводит к ожидаемому результату, или
эффективность его исчерпана, наиболее
реальным способом улучшить двигательные
возможности пациента является
хирургическое лечение.
ОСНОВНЫЕ СПОСОБЫ
ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЦП
Применяются при
следующих основных формах ДЦП –
спастический гемипарез, спастический
тетрапарез, спастическая диплегия, а также
данные формы, сочетающиеся с
гиперкинезами. Наличие контролируемого
судорожного (эпилептического) синдрома не
является противопоказанием для проведения
хирургического лечения.
Ограничение движений (контрактура)
может развиваться в любых суставах верхних
и нижних конечностей. Для первых наиболее
типичным являются приведение в плечевом
суставе, сгибания в локтевом, внутренняя
ротация предплечья, ладонное сгибание
кисти, приведение к ладони I пальца –
(рис.2), вторых – приведение и сгибание
бедра, сгибание или переразгибание
(рекурвация) коленного сустава,
подошвенное сгибание (эквинус) стопы
(рис.3). Остальные контрактуры встречаются
реже, и в основном являются результатом
неправильного лечения.
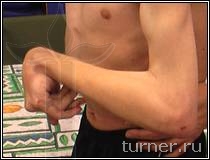
Рис.2 Фото
предплечья и кисти больной И., 15
лет. Диагноз: последствия геморрагического
инсульта, правосторонний
спастический гемипарез.
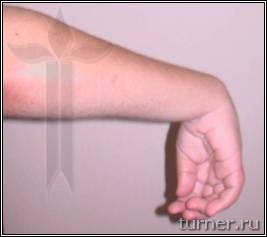
Рис.3. Типичная поза больного детским
церебральным параличом.
Нейрохирургические операции,
снижающие мышечный тонус
Дорзальная ризотомия
В тех случаях, когда тонус мышц
высок во всех сегментах конечностей, мы
широко применяем для его снижения способ
дорзальной РИЗОТОМИИ на шейном или
пояснично-крестцовом уровне .
Первый применялся всего в 8 случаях
из-за относительной редкости тяжёлых
поражений руки у перспективных в
двигательном отношении пациентов (в
основном после тяжёлой черепно-мозговой
травмы).
Достаточно часто применяемое в
клинике хирургическое лечение контрактур и
деформаций верхней конечности преследует
целью улучшение её функции для выполнения
необходимых бытовых манипуляций, а также
косметики руки. Для снижения тонуса мышц,
кроме ризотомии, применяем операции на
нервах (так называемые селективные
невротомии), а для улучшения функции кисти
и пальцев широко используем пересадку
сухожилий и мышц. Для выведения
предплечья, кисти и пальцев в правильное
положение используем также при
необходимости операции на костях и
суставах. В результате в большинстве
случаев удаётся улучшить положение и
функцию руки, приспособив её для
выполнения необходимых манипуляций (рис.4)
|
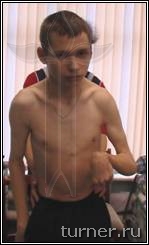 
|
А
|
Рис.4 Фотографии
больного В.: А - до операции (в возрасте
17 лет);
Б – через 1 год после
операции-шейная дорзальная ризотомия
(амплитуда активных движений в плечевом
и локтевом суставах).
В
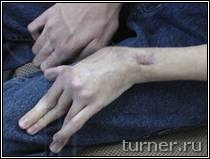
 |
В –
вынужденное порочное положение
кисти с качательными движениями
пальцев до операции на кисти;
Г –
положение кисти и амплитуда
активных движений пальцев через
1 год после операции.
|
|
|
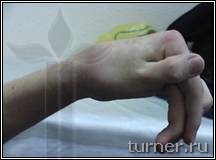 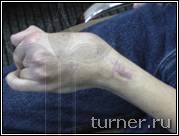 Г Г
|
|
Поясничная дорзальная ризотомия
(ПДР) является в настоящее время
достаточно часто применяемым в нашей
клинике стандартным вмешательством (
выполнено около 140 операций). Она
позволяет значительно снизить тонус мышц
нижних конечностей, а также степень
выраженности других признаков
спастического поражения, что создаёт
совершенно новые выгодные условия для
любой последующей двигательной
реабилитации (как консервативной, так и
хирургической). Такой эффект, в отличие от
других способов снижения мышечного тонуса,
продолжает действовать в течение всей
жизни пациента, и даёт шанс на освоение
ходьбы даже тем больным, у которых это
ранее было невозможно.
Операция заключается в выделении у
места вхождения в спинной мозг задних
корешков, иннервирующих все мышцы нижних
конечностей (по 7 с каждой стороны),
разделение их на отдельные пучки, их
тестирование и пересечение тех, которые
вызывают высокий тонус мышц.
Для больных после данной операции
являются характерными свободные мягкие
движения в суставах ног, достаточно
широкий шаг, хороший контроль пациента за
движениями, значительное улучшение
способности больного к выпрямлению
туловища. Достижение подобных многогранных
клинических результатов у столь тяжёлых
больных очень проблематично при применении
препаратов ботулотоксина, так как, кроме
кратковременности, они лишь могут локально
снизить мышечный тонус. Среди наших
пациентов после операции на фоне
двигательной реабилитации без последующей
операции на сухожилиях и мышцах
контрактуры были ликвидированы в 17-83%
случаев в зависимости от сегмента
конечности. Кроме этого, значительное
уменьшение спастичности мышц позволяет не
только сохранить, но даже улучшить их
эластические свойства, что является
эффективной профилактикой развития в
дальнейшем контрактур и деформаций. В
результате применения ПДР в последние годы
в клинике значительно уменьшилась
необходимость использования операций на
сухожилиях и мышцах для устранения
контрактур, что сохраняло все основные
мышцы нетронутыми и позволяло использовать
их для освоения ходьбы. Улучшение
эластических свойств мышц давало
возможность после ПДР исправлять без
дополнительной операции даже очень тяжёлые
сгибательные контрактуры коленных суставов
с помощью гипсовых повязок. Значительный,
а во многом уникальный, опыт применения
ПДР согласно разработанным в клинике
принципам лечения позволяет считать его в
настоящее время наиболее эффективным
способом коррекции спастичности у больных
спастическими параличами независимо от их
причины (рис.5-7).
Рис.5. Фото
больной П., 5 лет: А – до лечения;
Б – после дорзальной ризотомии; В
– через 2,5 года после операции.
Рис.6. Фото
больной В, 3 года: А – до лечения;
Б – после дорзальной ризотомии; В
– после сухожильно-мышечной пластики.
Рис.7. Фото
больной Ю, 15 лет: А – до лечения;
Б – после дорзальной ризотомии и
сухожильно-мышечной пластики; В – после
пересадки надколенников.
Операции на
периферических нервах
Кроме операций, снижающих
избыточный тонус во всей конечности, мы
широко применяем специальные операции на
периферических нервах, которые позволяют
снизить тонус отдельных групп мышц (
селективные невротомии ). Эти операции
малотравматичны и достаточно эффективны, и
применяются нами как на верхней, так и на
нижней конечностях. Они заключаются в
выделении двигательных веточек нервов,
идущих к мышце, диагностику и пересечение
проходящих внутри них нервных волокон,
вызывающих избыточный тонус мышцы
(Рис.6-7).
|
|
|
|
А
|
Б
|
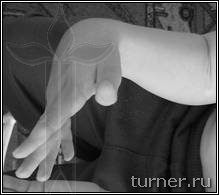
Рис.6. Фото
больного Г.: А – до операции (в возрасте
9 лет);
Б – через 6 месяцев после
селективной невротомии срединного нерва
в сочетании с операцией на мышцах.
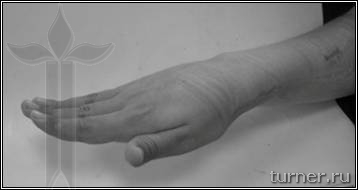
Рис.7. Фото
больного Р.: А, Б – до операции (в
возрасте 17 лет) – вынужденное положение
верхней конечности; В – через 2 месяца
после операции на нервах
(положение конечности правильное).
Ортопедические операции
Операции по устранению
контрактур
Помимо операций, снижающих мышечный
тонус, нами широко используются
ортопедические операции, с помощью которых
мы устраняем контрактуры и деформации
конечностей. Применяемые нами методики
позволяют эффективно исправлять
контрактуры в любом суставе и независимо
от степени их выраженности. Для этого мы
используем удлинение и пересадку сухожилий
и мышц, а также другие операции,
повышающие результативность лечения
(рис.8-9).
Рис.8. Фото
больной Г, 6 лет: А – до лечения;
Б – после дорзальной ризотомии и
до операции на мышцах; В – через 1 год.
Рис.9. Фото и
рентгенограммы больной Д.: А – до
лечения (в возрасте 14 лет);
Б – после операции ( дорзальная
ризотомия с последующими операциями на
бедренных костях и стопах)
Операции на
тазобедренном суставе
Очень часто у пациентов с ДЦП
встречается вывих и подвывих в
тазобедренном суставе. Рано вызывая боль и
приводя к выраженным контрактурам, он
требует скорого принятия решения о
дальнейшем лечении. Так как он приводит к
быстрому разрушению сустава, его наличие
является АБСОЛЮТНЫМ показанием для
хирургического лечения. При раннем его
обнаружении возможно малотравматичное
вмешательство на сухожилиях и мышцах,
однако при позднем обращении в запущенных
случаях приходится применять значительные
по объёму операции по реконструкции
тазобедренного сустава (рис.10-11).
Рис.10. Фото и
рентгенограммы тазобедренных суставов
больной В, 9 лет. Диагноз: ДЦП,
спастическая диплегия, вывих правого
бедра.: А – до
лечения; Б – после дорзальной ризотомии
с последующей реконструкцией
тазобедренного сустава
В, Г – через 3 года.
Рис.11. Фото и
рентгенограммы тазобедренных суставов
больной Б., 3 года: А – до операции; Б –
через 1 год после дорзальной ризотомии и
реконструкции тазобедренного сустава по
поводу прогрессирующего подвывиха левого
бедра
Г – через 1,5 года
Задержка с выполнением этих
операций быстро приводит к необратимым
изменениям в суставе, позвоночнике,
выраженному перекосу таза и утрате
двигательных навыков (рис.12-13). Любые
способы консервативного лечения в этих
случаях БЕСПОЛЕЗНЫ и приводят к потере
драгоценного времени.
Рис.12.
Рентгенограммы тазобедренных суставов
больной Б.: А – незначительное смещение
в правом тазобедренном суставе на фоне
приводящей контрактуры бедра;
Б и В – через 1 год и 2 года –
быстрое развитие вывиха правого бедра,
приводящей контрактуры и перекоса таза;
Г – после дорзальной ризотомии и
последующей полной реконструкции сустава
с множественными остеотомиями костей
бедра и таза и установкой искусственного
хрящевого покрытия вместо разрушенного
собственного хряща.
Рис.13.
Рентгенограммы тазобедренных суставов
больной Б.: А – до операции- вывих
бедра;
Б – после реконструкции сустава;
В – через 3 года после операции –
элементы сустава сохранены, функция его
не нарушена.
Реконструктивные
операции на стопах
Наиболее типичной для больных
спастическими параличами контрактурой
сегмента голень-стопа является эквинусная,
которая связана с с высоким тонусом и
последующим перерождением икроножной
мышцы. Крайняя степень такой контрактуры
носит название «конская стопа» (рис.14).
Рис.14. Эквинусная контрактура стопы до
лечения.
Её развитие связано исключительно с
отсутствием лечения или его неправильной
тактикой. Во-время не ликвидированный
высокий тонус мышцы и отсутствие
постоянной квалифицированной
ортопедической коррекции и поддержки
являются основными причинами развития
такой тяжёлой контрактуры. Не устранённая
сначала консервативными мероприятиями, а в
дальнейшем с помощью удлинения
укороченного Ахиллова сухожилия
контрактура приводит к грубым изменениям
костей и суставов, и нуждается в
дальнейшем в выполнении сложных
травматичных реконструкций.
Деформации стоп встречаются в 40-50%
случаев у больных спастическими формами
ДЦП, среди них наиболее часто
эквино-плано-вальгусная ( так называемое
спастическое плоскостопие). Крайней
степенью выраженности её является
«стопа-качалка» - (рис.15).
 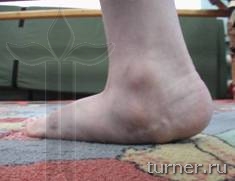
Рис.16.
Такие стопы очень неудобны при
пользовании ортопедической обувью,
вызывают боли и искривление костей голени
и бедра, что значительно затрудняет
ходьбу.
Ведущим принципом лечения этих
деформаций в нашей клинике является раннее
применение разработанных нами
малотравматичных способов хирургического
лечения для предотвращения развития более
тяжёлых деформаций. Основным и наиболее
перспективным из них в настоящее время
является не имеющий аналогов способ
операции на пяточной кости. Он позволяет
не только обеспечить правильную форму
стопы, но и сохранить при этом движения во
всех её суставах, что приближает
оперированную стопу по своим
характеристикам к норме (рис.17-18)
Рис.17. Фото и
рентгенограммы стоп больной Б.: А, Г –
до операции (в возрасте 8 лет); Б, Д –
после реконструктивной операции с двух
сторон; В – через 4 года после операции.
Рис.18. Фото и
рентгенограммы стоп больной И.:
А – до операции (в возрасте 11
лет);
Б – после операции; В - через 2
года после коррегирующей остеотомии
пяточной кости.
К сожалению, значительная часть
пациентов поступает в клинику слишком
поздно для выполнения этих операций, и
поэтому для достижения хорошей формы стопы
им приходится обездвиживать часть её
суставов. Перспективный результат данной
операции хуже, чем предыдущей, однако
ближайший вполне удовлетворительный по
сравнению с дооперационным её состоянием
(рис.19).
|
|
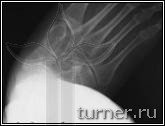
|

|
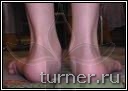
|
|
А
|
|
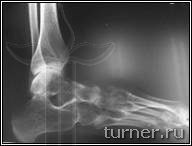
|
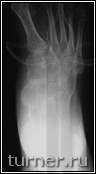
|
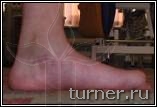
|
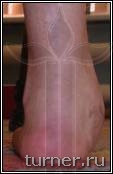
|
|
Б
|
|
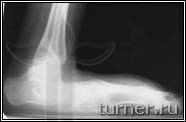
Рис.19.
Фото и рентгенограммы стоп
больной В.:
А – до операции (в
возрасте 15 лет);
Б – через 1,5 года после
операции.
|
После завершения программы
хирургического лечения больной
обеспечивается приспособлениями для
обучения передвижению. К ним относятся
ортопедические ботинки ( изготавливаются
по направлению врачей клиники на
специальном предприятии), пластмассовые
или гипсовые тутора и подколенники для
укладок и ходьбы, а также индивидуальные
ортопедические аппараты (высокие или
короткие) для обучения ходьбе (Рис.20).
.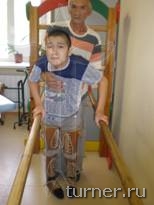 Рис.20. Рис.20. 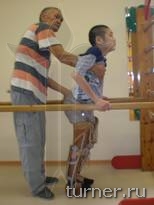
Применение этих изделий значительно
облегчает процесс обучения ходьбе,
особенно у пациентов со значительными
нарушениями двигательных возможностей. По
мере стабилизации двигательного статуса
больного возможно по показаниям врача
отказаться от них полностью или частично.
Кроме того, применение данных
ортопедических изделий является
профилактикой рецидива контрактур и
деформаций.
Двигательная реабилитации
В клинике накоплен
значительный опыт обучения пациентов
двигательным навыкам. С пациентами
индивидуально и в группах занимаются
квалифицированные методисты лечебной
физкультуры, которые обладают большим
опытом обучения ходьбе больных с
выраженной двигательной недостаточностью.
Они широко используют во многом уникальный
опыт школы двигательной реабилитации,
накопленный в клинике за десятилетия
работы.
В последнее время в институте
появился эффективный роботизированный
комплекс для обучения пациентов ходьбе
ЛОКОМАТ (рис.21).
 Рис.21. Рис.21.
Он предназначен для закрепления
навыков передвижения и ранней дозированной
нагрузки на ноги, что позволяет ускорить
процесс двигательной реабилитации. Кроме
того, аналогичный комплекс для верхних
конечностей существенно улучшает их
функцию в сокращённые сроки.
Накопленный в специализированном 5
отделении института значительный, во
многом уникальный опыт комплексной
двигательной реабилитации больных ДЦП
позволил перенести его на лечение больных
спастическими параличами, причиной которых
являются другие заболевания – тяжёлая
черепно-мозговая и спинальная травма,
последствия инфекционных заболеваний
головного мозга, сосудистых нарушений и
др. реже встречающихся болезней. Выявлены
особенности развития у них двигательных
нарушений и разработана методика их
устранения для данной категории пациентов.
ЛЕЧЕНИЕ БОЛЬНЫХ С ВЯЛЫМИ
ПАРАЛИЧАМИ
Больные с вялыми параличами
составляют приблизительно 5% от всех
госпитализированных в клинику, однако
степень их двигательной инвалидизации не
менее выражена, чем у пациентов со
спастическими параличами. Наиболее часто
среди них встречаются больные
спино-мозговой грыжей, для которых
характерны следующие нарушения со стороны
нижних конечностей – подвывих или вывих в
тазобедренном суставе, контрактуры
тазобедренных и коленных суставов, а также
деформация стоп по типу либо косолапости,
либо плоскостопия.
Тактика лечения больных во многом
зависит от степени выраженности и
распространённости паралича мышц. С учётом
этих особенностей нами разработаны и
успешно применяются многочисленные
методики реконструктивно-пластических
операций на тазобедренном суставе, стопах,
сухожильно-мышечном аппарате, позволяющие
получить хороший локальный эффект.
Также, как для больных со
спастическими параличами, хирургическое
лечение в нашей клинике пациентов с вялыми
параличами подчинено разработанной для
каждого больного программе двигательной
реабилитации, определяющей сроки,
очерёдность выполнения, характер и объём
оперативных вмешательств. Использование
для этого опыта клиники является основным
фактором, определяющим результат
проводимого лечения.
Использование отработанной в клинике
тактики ведения пациентов с вялыми
параличами свидетельствует о возможности в
результате в большинстве случаев добиться
ходьбы тогда, когда больных долгие годы
считали абсолютно неспособными для этого.
В процессе двигательной реабилитации этих
пациентов очень велико значение
правильного применения специальных
аппаратов для обучения ходьбе, которые
изготавливаются в ортезной мастерской
института.
ЛЕЧЕНИЕ ПЛОСКОСТОПИЯ
Нередко данная проблема привлекает
внимание родителей у детей в возрасте
старше 3 лет, так как до этого детское
плоскостопие считается физиологическим, то
есть положенным быть. Многие дети с
плоскостопием уже в раннем школьном
возрасте ощущают усталость и боли в стопах
и мышцах голени при ходьбе, что
значительно снижает их активность и
уровень физического развития. С учётом
такого влияния плоскостопия на физическое
развитие человека не случайно оно является
заболеванием, при котором служба в
Вооружённых Силах противопоказана.
Назначение при этом стелек и
ортопедической обуви не уменьшает степень
выраженности плоскостопия, а лишь создаёт
иллюзию лечения. Пациентам и их родителям
необходимо знать, что СТЕЛЬКИ ПЛОСКОСТОПИЕ
НЕ ЛЕЧАТ! Неисправленная деформация стопы
со временем приводит не только к тяжёлым
изменениям со стороны суставов и костей
стопы и голени, но и позвоночника, так как
ликвидируется функция свода стопы как
основного амортизатора (рис.21).
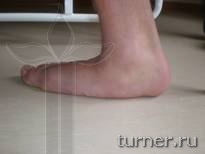 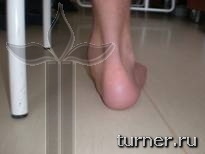
Рис.21.
В связи с этим если в норме на
уровне свода стопы «гасятся» возникающие в
процессе ходьбы или прыжков ударные
нагрузки, то при плоскостопии этого не
происходит, и они передаются на выше
расположенные суставы, и в конечном итоге
межпозвонковые диски. Перегрузка последних
приводит к раннему развитию остеохондроза
с грыжами дисков и явлениями радикулита.
Специальное обследование в нашей
клинике позволяет выявить форму
ПЛОСКОСТОПИЯ, при которой рекомендованное
хирургическое лечение будет эффективным.
Существенную помощь при этом могут оказать
даже незначительные по объёму операции,
широко применяемые в нашей клинике. Способ
операции у конкретного пациента зависит от
характера и степени тяжести плоскостопия,
и решается в каждом случае индивидуально.
Следует помнить, что при тяжёлой
степени деформации не стоит ждать тяжёлых
последствий, при которых необходимостью
станет применение травматичных для стопы
операций. У нас имеется необходимый набор
малоинвазивных профилактических
хирургических методов, позволяющих не
допустить в большинстве случаев развития
таких осложнений плоскостопия, и
обеспечить пациентам возможности для более
физически активной и полноценной жизни.
Материалы подготовлены д.м.н. Валерием
Владимировичем УМНОВЫМ.
Вернуться в начало страницы
|